緑内障とは
 緑内障とは、視神経の損傷によって、視野の欠けや狭窄などの症状が引き起こされる病気です。進行が緩やかで、反対側の目で欠けた視野が補われることもあり、発見が遅れがちです。また、最悪の場合には失明に至ることのある、危険性の高い病気であります。
緑内障とは、視神経の損傷によって、視野の欠けや狭窄などの症状が引き起こされる病気です。進行が緩やかで、反対側の目で欠けた視野が補われることもあり、発見が遅れがちです。また、最悪の場合には失明に至ることのある、危険性の高い病気であります。
症状
症状としては、以下のようなものが挙げられます。
- 視野の欠け
- 視野の狭窄
- 視力低下
- 突然の強い目の痛み・頭痛・吐き気・嘔吐(急性緑内障発作)
通常、緑内障は緩やかに進行します。しかし、急性緑内障発作の場合は上記の通り急激な症状が現れ、ひと晩で視力を失ってしまうことがあります。ただちに受診してください。
原因
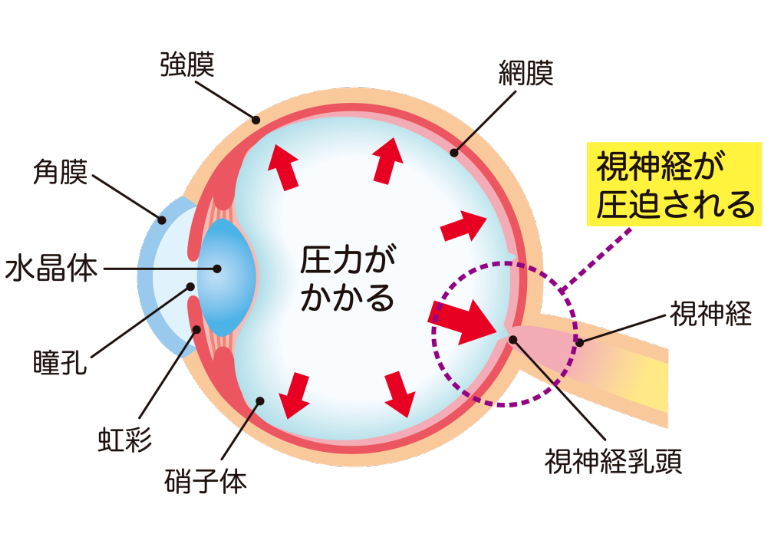 眼圧が高い状態が続くと、緑内障を発症しやすくなることが分かっています。ただし、眼圧が正常であっても視神経が障害され、緑内障を発症するケースも少なくありません(正常眼圧緑内障と呼ばれ、日本人の約7割がこのタイプです)。また、治療では、眼圧が正常である場合も、お薬によって眼圧を下げ、維持することで、緑内障の進行を抑えられます。
眼圧が高い状態が続くと、緑内障を発症しやすくなることが分かっています。ただし、眼圧が正常であっても視神経が障害され、緑内障を発症するケースも少なくありません(正常眼圧緑内障と呼ばれ、日本人の約7割がこのタイプです)。また、治療では、眼圧が正常である場合も、お薬によって眼圧を下げ、維持することで、緑内障の進行を抑えられます。
緑内障のなりやすさには一定の遺伝性が認められます。緑内障の血縁者がいる人は、そうでない人よりも緑内障を発症する可能性が高くなります(約3~9倍のリスク)。さらに一部の先天性緑内障については、明らかな遺伝性も認められます。
その他、はっきりとした因果関係が解明されているわけではありませんが、ストレス、目の酷使も、緑内障の発症に何らかの影響を与えるとの指摘があります。また、加齢(40歳以上で発症率が高くなる)、近視、糖尿病、高血圧なども関連要因として知られています。
緑内障の検査
緑内障が疑われる場合には、主に以下のような検査を行います。
眼圧検査
眼球の硬さを調べる検査です。緑内障の診断において、もっとも重要な検査となります。
隅角検査
検査用コンタクトレンズをつけ、房水の排出口の隅角の異常について調べます。
眼底検査
眼底カメラで、眼底にある視神経の状態、障害の有無を調べます。
光干渉断層像検査
近赤外光を利用して、網膜の断面像を撮影する検査です。網膜、視神経乳頭の異常の有無を調べます。
視野検査
視野の欠損や狭窄の有無を調べます。緑内障の進行状態を判定します。
緑内障は完治する病気?
完治は難しい=早めの治療が重要
眼圧が上昇して障害された視神経は、手術を行っても元には戻りません。つまり緑内障が完治する(完全に元の状態に戻る)こともありません。
それだけに、早期に受診して早く治療を開始することが大切になります。治療が遅れると、最悪の場合には失明に至ります。
進行速度
緑内障に伴う視野の欠損や狭窄、視力低下は、緩やかに進行します。また、欠損・狭窄した視野は、反対側の目が正常であれば補完されるということもあり、これが発見の遅れにつながります。
自覚症状のない初期のうちに緑内障を発見するためには、40歳からの定期的な検査が大切になります。
緑内障の治療方法
緑内障の治療には、薬物療法・レーザー手術・観血手術があります。
薬物療法(点眼・内服)
房水の産生を抑制したり、房水の排出を促したりする効果のある点眼薬を使用します。点眼薬で十分な効果が得られない場合には、内服薬を使用します。
その他、血流の改善を促す薬を使用することもあります。
レーザー手術
レーザーで虹彩に小さな穴をあけ房水の新しい通り道を作る方法、房水の出口となる線維柱帯に照射して目詰まりを解消する方法があります。
緑内障のタイプに応じて、使い分けます。
なお、レーザー手術は5分ほどで終わります。局所麻酔を使用するため、痛みもほとんどありません。
観血手術
 薬物療法・レーザー手術でも眼圧が下がらない場合には、観血手術を検討します。
薬物療法・レーザー手術でも眼圧が下がらない場合には、観血手術を検討します。
線維柱帯を切開して、房水の流れの改善・房水の排出を促します。
流出路再建術(トラベクロトミー)
目詰まりの原因となっている線維柱帯(房水の流出路)を切開、再建することで、房水の流れがスムーズになり、眼圧を下げることができます。効果の持続が期待できるため、特に長期間にわたる眼圧管理が必要な方に適しています。
濾過手術/線維柱帯切除術(トラベクレクトミー)
緑内障の最も一般的な手術の一つです。線維柱帯を切除したうえで、眼球の外側に小さな排水路(バイパス)を人工的に作り、余分な房水を排出させることで眼圧を下げます。他の方法で眼圧が十分にコントロールできない進行した緑内障の場合によく行われます。
チューブシャント手術
眼の中に細いチューブを挿入し、房水を目の外側に排出することで眼圧を下げる手術です。
難治性の緑内障の場合、他の手術で十分な効果が得られない場合、傷口が治る過程で組織が硬くなりやすい(線維化のリスクが高い)場合などに検討されます。
術後の合併症
当院では安全性の高い緑内障手を提供していますが、手術を行う以上は次のような合併症のリスクもございます。
眼内炎
手術でできた小さな傷口から細菌が入り込み、眼の中で感染を起こるものです。
発症した場合は、再手術や抗生物質の投与が必要になります。最悪の場合、失明に至ることもあるため、感染予防のために手術前後の点眼は指示通りに必ず行ってください。
前房出血
線維柱体を切開すると眼内の血液が逆流するため、ほぼ100%起こる現象で、この期間は一時的に術前よりも見えにくくなります。
出血量は少量で、約1週間で自然吸収されることがほとんどです。
出血が多量であったり吸収が遅かったりする場合は、眼圧が上昇するケースがあるため、追加で前房を洗い流す手術を行わなければなりません。
高眼圧
手術による出血や炎症が原因で、術後に一時的に眼圧が上昇することがあります。
この場合は、眼球マッサージや、縫合糸をレーザーで切開するなどの処置を行うほか、点眼薬や内服薬で経過を観察する必要があります。
低眼圧、脈絡膜剥離、濾過胞漏出
眼圧が下がりすぎて眼球がゆがみ、視力が出にくくなることがあります。特に線維柱帯切除術の術後すぐにみられることがあります。
ほとんどの場合は時間とともに改善しますが、明らかに眼の中の水が結膜から漏れている場合は、再縫合の処置が必要になります。
視力低下・視野障害
術後に乱視が生じて視力が下がったり、術直後の眼圧上昇によって視野の欠損が進んでしまったりすることがあります。
特に緑内障が進行している方では、視力低下の危険性が高いと考えられています。
異物感、充血
術後、目立った充血は通常2〜3週間で落ち着きます。
線維柱帯切除術を受けられた方は、術後も軽度の充血が残ることがあり、結膜(白目)が盛り上がることで異物感を感じることがあります。
駆出性出血
これは非常にまれなケースですが、手術中に眼圧が急激に変動することで、眼の中の血管が破れて大量に出血することがあります。もしこの合併症が起きた場合、手術はすぐに中止となり、失明に至る危険性があります。
緑内障の禁忌・してはいけないこと
緑内障になったからといって、食事・運動に特に制限はありません。
ただし、定期的な通院、用法・用量を守ったお薬の使用は、怠らないでください。これを怠ると、緑内障の進行を速めたり、手術が必要になったりする可能性が高まります。
また、特定の成分が含まれる以下の薬剤については、眼圧の上昇を招くおそれがあるため、使用できません。医療機関を受診する際には、必ずお薬手帳を持参・提示するようにしましょう。また、市販薬を購入する際も十分な注意が必要です。必ず、薬剤師に確認しましょう。
注意が必要な薬剤
抗コリン薬
抗コリン薬は、水晶体を前方に押し出し、隅角を狭くする作用があります。これにより、眼圧が急激に高まり、急性緑内障発作を起こすことがあります。緑内障の方が絶対に使用してはいけないお薬です。
鎮静剤・睡眠薬
一部の鎮静剤、睡眠薬にも、抗コリン薬が含まれていることがあります。
麻酔薬
全身麻酔に使用される薬剤、消化器の治療で使用する薬剤の中にも、隅角を狭くする作用を持つものがあります。
費用
緑内障の治療・手術は、保険が適用されます。
治療内容や薬剤によって異なりますが、費用の目安は以下の通りです。
| 1割 | 3割 | |
|---|---|---|
| SLT | 約9,700円 | 約28,980円 |
| マイクロフックロトミー | 約15,000円 | 約44,000円 |
| トラベクレクトミー | 約24,000円 | 約71,000円 |
| iStent | 約32,000円 | 約96,000円 |









